柯楊團隊發布新版適用於我國人群早篩的食管惡性病變現患風險診斷模型

近日,柳葉刀子刊《eClinicalMedicine》在線發表了意昂2平台腫瘤醫院柯楊教授團隊題為“Update and validation of a diagnostic model to identify prevalent malignant lesions in esophagus in general population”的研究報告🎤。該研究前瞻性匯總我國食管癌高發區兩個食管癌專病篩查隊列(“ESECC”隊列💇🏽♀️、“AECCS”隊列)合計1.97萬例內鏡篩查與隨訪數據,對該課題組前期構建的適用於大規模社區自然人群篩查的“食管惡性病變現患風險診斷模型”進行了全面升級與外部獨立人群驗證,為我國食管癌人群早診早治工作的精準化與智能化發展提供了關鍵基礎。課題組劉萌飛副研究員、博士研究生周仁❓、劉震助理研究員為該論文的共同第一作者,課題組負責人柯楊教授與何忠虎研究員為共同通訊作者🥩。
食管癌是我國高發腫瘤,全球超半數新發病例發生在我國。由於食管癌有可被識別的早期惡性階段且具備有效的臨床檢查手段(上消化道碘染內鏡),以早診早治為目標的人群篩查成為現階段食管癌防控的主要抓手。幾十年來,國家和地方政府有關部門在高發區開展了多項人群水平的食管癌早診早治項目,篩查總人數超百萬🙅🏻。然而,由於缺乏適宜的風險評估工具,我國的食管癌篩查工作只能在目標人群中“無差別”開展。這導致大量的內鏡檢查並非必要🟦。準確識別人群中的高危個體並開展有針對性的篩檢及監測管理,實現篩查的“精準化”與“個體化”,降低資源消耗的同時大幅提高惡性病變檢出率,是食管癌防控工作發展的重要方向。
柯楊課題組於2017年發表了首個適用於大規模人群篩查的“食管惡性病變現患風險診斷模型(Ver 1.0)”(Clin Gastroenterol Hepatol, 2017. 15(10): 1538-1546),用於識別普通人群中“食管惡性病變”現患者,從而實現篩查前的高危人群篩選和富集🙌🎦。隨著該隊列人群前瞻性隨訪工作與數據的不斷積累,研究團隊在此報告中對前述模型做出了全面更新和獨立的外部驗證🤙🏽。不僅基於前瞻性隨訪提出了“食管惡性病變現患”結局指標新的定義和判定標準,以最大程度降低僅依靠橫斷面數據判定結局產生的“現患病例”錯分,同時優化了模型結構和對年齡非線性權重的統計處理;更為重要的是,該研究使用高發區另一食管癌人群篩查隊列數據對新版模型績效進行了獨立外部驗證,為該風險評估工具與分級標準的有效性和人群適應性提供了高等級證據。
分析顯示,在大樣本自然人群隊列中,該研究提出的新版診斷模型可實現對食管惡性病變現患的風險預判(圖1)☢️。如果僅對該模型判為高危的亞人群進行精準篩查,相同內鏡檢查數量下食管惡性病變檢出率將獲得大幅提升。相應的,檢出1例食管癌患者所需內鏡檢查數量和單位成本也將明顯下降。相對於傳統的全人群篩查模式,基於診斷模型和風險分級的精準篩查新模式實現了“增效”和“降費”的總體目標(表1)。
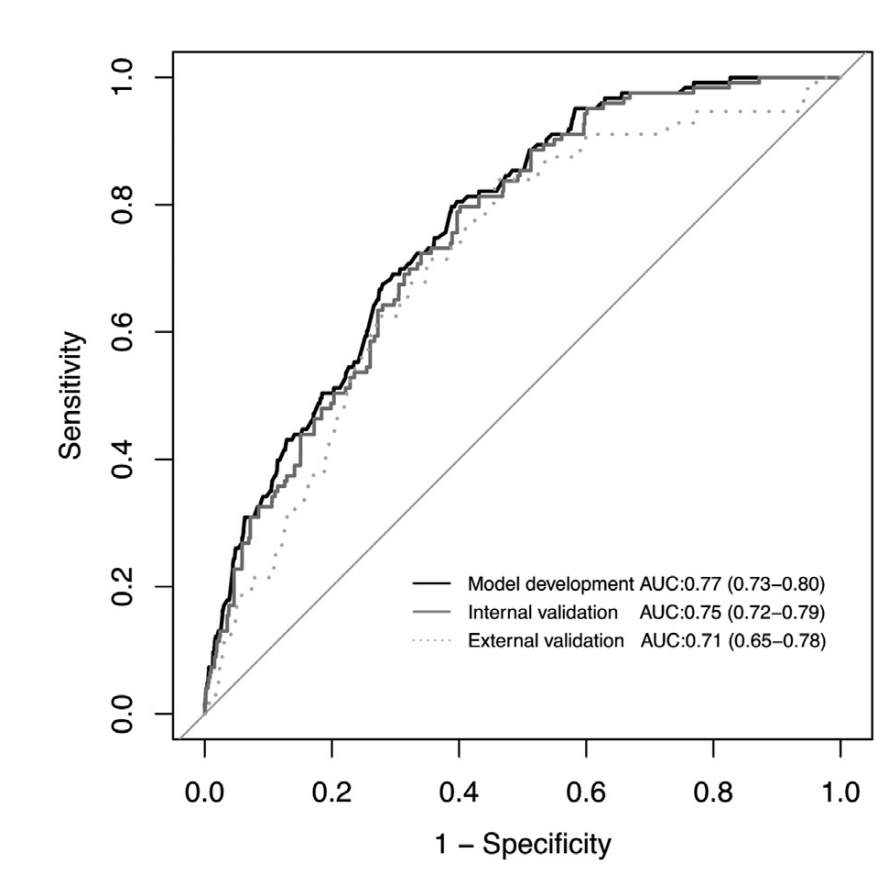
圖1:診斷模型對食管惡性病變現患狀態判別績效
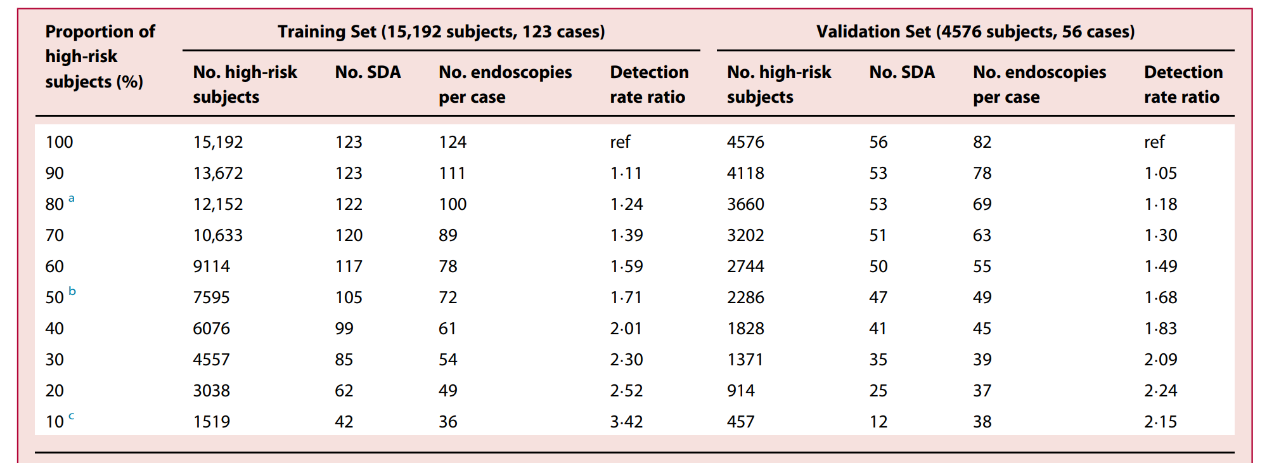
表1:不同判定標準下該診斷模型對高危人群富集績效
柯楊課題組近二十年深耕我國食管癌高發區農村防治一線,始終聚焦食管癌病因學及精準防治領域關鍵瓶頸問題,分別建立了適用於社區人群篩查及臨床機會性篩查的“食管惡性病變現患風險診斷模型”和“食管癌前病變進展風險預測模型”,並以此為技術核心提出了“基於個體化風險評估的食管癌精準防治新模式”。隨著移動互聯時代的到來,該系列成果正在與移動互聯技術和互聯網社交平臺深度整合,通過癌症防治工作的“去中心化”,首次將癌症早篩的“主動權”由政府和醫療機構轉移到廣大民眾手中,實現大眾對自身癌症風險的自我評估和自我管理𓀇。這將明確助力我國食管癌早診早治的普及與推廣,也成為未來我國重大慢病人群防治的重要發展方向。作為課題組“惡性腫瘤精準防治”系列研究的重要組成部分,本項工作將為我國食管癌篩查模式改革提供關鍵基礎,具有重要的科學意義與公共衛生轉化價值。

論文鏈接:https://www.sciencedirect.com/science/article/pii/S2589537022001249?via="ihub
(腫瘤醫院)
編輯:韓娜


